La pancreatite è un’infiammazione patologica del pancreas. Il pancreas si trova dietro lo stomaco, vicino all’intestino tenue. Rilascia enzimi che aiutano a digerire il cibo e regola anche il modo in cui l’organismo gestisce il glucosio.
La pancreatite può andare e venire rapidamente o può essere un problema cronico. Il trattamento dipenderà dal fatto che la pancreatite sia acuta o cronica.
Compili il modulo per sottoporci, in via preliminare, la sua situazione.
La nostra equipe si riunirà per valutare il suo caso clinico, prendendo in esame anche eventuali analisi già in suo possesso che le chiediamo, se possibile, di allegare.
Le risponderemo quanto prima.
La pancreatite è generalmente acuta o cronica.
La pancreatite acuta è la principale causa di ricoveri ospedalieri per problemi gastrointestinali. L’inizio della pancreatite acuta è spesso molto improvviso. L’infiammazione di solito si risolve entro alcuni giorni dall’inizio del trattamento, ma alcuni casi potrebbero richiedere una degenza ospedaliera. La pancreatite acuta è molto più comune negli adulti che nei bambini. I calcoli biliari sono la causa primaria della pancreatite acuta negli adulti.
La condizione può svilupparsi in pancreatite cronica, specialmente se si fuma o si beve regolarmente alcolici.
La pancreatite cronica è un’infiammazione del pancreas che ritorna costantemente o si manifesta per un lungo periodo di tempo. Le persone con pancreatite cronica possono avere danni permanenti al pancreas e altre complicazioni. Da questa continua infiammazione si sviluppa il tessuto cicatriziale. La pancreatite può danneggiare le cellule che producono insulina, un ormone rilasciato dal pancreas che regola la quantità di zucchero nel sangue. Ciò porta al diabete in circa il 45 percento delle persone con pancreatite cronica. L’uso a lungo termine di alcol provoca circa il 70 percento dei casi di pancreatite cronica negli adulti. Anche le malattie autoimmuni e genetiche, come la fibrosi cistica, possono causare pancreatite cronica in alcune persone.
Casi gravi di pancreatite acuta possono svilupparsi in pancreatite necrotizzante, che si riferisce alla morte delle cellule dovuta a malattia. Ciò si verifica in circa il 10 percento di casi di pancreatite acuta, in genere quando la pancreatite non viene trattata. L’infiammazione da pancreatite può causare la fuoriuscita di enzimi digestivi nel pancreas. Ciò può causare danni e morte del tessuto, portando a pancreatite necrotizzante. Per diagnosticare questa condizione il medico può ordinare un’ecografia addominale o una TAC. In caso di pancreatite necrotizzante, il medico può prelevare un campione di tessuto morto per assicurarsi che non sia stato infettato. In presenza di un’infezione, probabilmente si dovranno assumere antibiotici e potrebbe essere necessario rimuovere il tessuto morto. L’infezione dei tessuti morti aumenta il rischio di morte per pancreatite necrotizzante, quindi è molto importante cercare un trattamento il più rapidamente possibile.
La maggior parte delle persone che soffrono di pancreatite acuta o cronica presentano dolore addominale superiore sinistro come sintomo principale. Alcune persone che soffrono di pancreatite cronica possono mostrare infiammazione durante le scansioni di diagnostica per immagini, ma potrebbero non presentare sintomi.
Altri sintomi della pancreatite possono includere:
Le persone che hanno pancreatite cronica possono anche sperimentare la steatorrea, ovvero feci grasse che emanano un cattivo odore. La steatorrea può essere un segno di malassorbimento. Ciò significa che non si stanno assumendo tutti i nutrienti essenziali perché il pancreas non secerne abbastanza enzimi digestivi per trasformare il cibo.
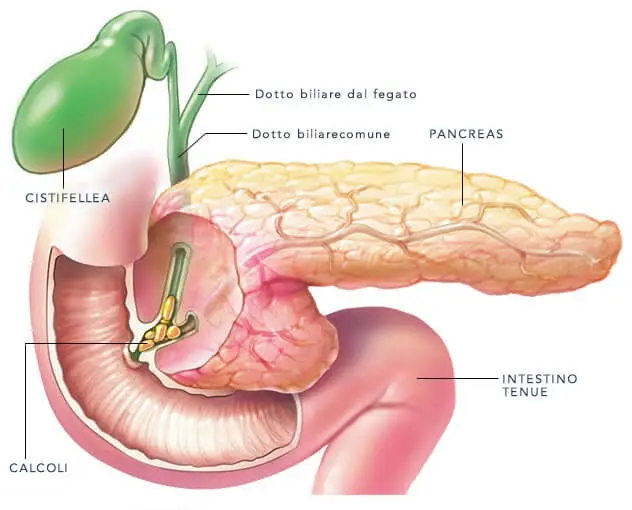
La pancreatite acuta e cronica condividono molte delle stesse cause. Queste includono:
Diversi fattori aumentano il rischio di sviluppare pancreatite. Questi includono: consumo eccessivo di alcol (più di due bevande al giorno)
Gli uomini hanno maggiori probabilità di sviluppare pancreatite cronica rispetto alle donne. Una combinazione di fattori di rischio, come il fumo e una storia familiare di pancreatite, aumenta le possibilità di contrarre la pancreatite. Fumare o bere alcolici può anche aumentare il rischio che la pancreatite acuta si sviluppi in pancreatite cronica.
Alcune persone possono sviluppare complicazioni. Queste complicanze sono rare, ma sono più comuni nelle persone con pancreatite cronica:
La pancreatite acuta può aumentare il rischio di sviluppare difficoltà respiratorie. Può anche causare la formazione di pseudocisti quando il tessuto e altri detriti si accumulano sul pancreas. Queste pseudocisti possono andare via da sole, ma se si rompono, possono causare infezioni e sanguinamenti che possono essere fatali se non curati.

Compili il modulo per sottoporci, in via preliminare, la sua situazione.
La nostra equipe si riunirà per valutare il suo caso clinico, prendendo in esame anche eventuali analisi già in suo possesso che le chiediamo, se possibile, di allegare.
Le risponderemo quanto prima.
Il medico probabilmente utilizzerà una combinazione di esami del sangue e diagnostica per immagini. In presenza di una pancreatite acuta, si sentirà un forte dolore addominale e gli esami del sangue potranno mostrare un aumento significativo del livello di enzimi pancreatici. Diversi tipi di ecografia, risonanza magnetica e scansioni TC possono rivelare l’anatomia del pancreas, i segni di infiammazione e le informazioni sui dotti biliari e pancreatici. Un test del grasso fecale può determinare se le feci hanno un contenuto di grasso più elevato del normale.
Il test di funzionalità pancreatica, chiamato anche test di stimolazione con secretina, mostra se il pancreas risponde normalmente alla secretina. La secretina è un ormone che induce il pancreas a rilasciare un fluido che aiuta a digerire il cibo. Durante il test, il medico inserirà un tubo attraverso il naso o la gola che scenderà nell’intestino tenue. Inietterà secretina nella vena, quindi preleverà campioni di liquido attraverso la provetta. Il medico invierà il liquido a un laboratorio per diagnosticare la pancreatite o altre condizioni che colpiscono il pancreas.
Una dieta povera di grassi e sana svolge un ruolo importante nel recupero dalla pancreatite. Le persone con pancreatite cronica in particolare devono fare attenzione alla quantità di grasso che consumano, poiché la loro funzione del pancreas è stata compromessa.
E’ bene cercare di limitare o evitare i seguenti alimenti:
Fare piccoli pasti durante il giorno può ridurre lo stress del sistema digestivo. Attenersi a cibi ricchi di proteine e antiossidanti e bere molti liquidi per rimanere idratati. Il medico potrebbe anche fornire degli integratori vitaminici per assicurare il paziente di assumere i nutrienti di cui ha bisogno.
È importante consultare il medico se ritieni di avere una pancreatite, soprattutto se hai un dolore costante all’addome. Ci sono delle azioni che puoi intraprendere a casa per integrare il trattamento e aiutare a prevenire la pancreatite.
Smetti di fumare tabacco e limita il consumo di alcol in eccesso per guarire più rapidamente e completamente.
Mantenere un peso sano può aiutarti a evitare i calcoli biliari, una causa primaria di pancreatite.
Seguire una dieta equilibrata e rimanere idratati può aiutarti a recuperare e prevenire la pancreatite.
Probabilmente ti verranno somministrati antidolorifici per via endovenosa in ospedale. Anche terapie alternative possono aiutare a ridurre il dolore causato dalla pancreatite. Puoi provare yoga, esercizi di rilassamento come la respirazione profonda e la meditazione se i trattamenti convenzionali non riducono il dolore. Questi trattamenti alternativi si concentrano su movimenti lenti e misurati che possono distogliere la mente dal disagio. Uno studio del 2017 ha scoperto che l’agopuntura può fornire sollievo dal dolore a breve termine per le persone con pancreatite cronica. Sebbene siano necessari ulteriori studi, alcune ricerche hanno anche suggerito che l’assunzione di integratori antiossidanti può aiutare ad alleviare il dolore dalla pancreatite.
Il dolore associato alla pancreatite può durare da pochi minuti a diverse ore. Nei casi più gravi, il disagio della pancreatite cronica potrebbe diventare costante. È probabile che il dolore aumenti dopo aver mangiato o quando sei sdraiato. Prova a sederti o sporgerti in avanti per sentirti più a tuo agio. Puoi anche provare a prendere antidolorifici o integratori antiossidanti per alleviare il dolore.
A seconda della causa, potrebbe non essere possibile prevenire la pancreatite. Tuttavia, ci sono diverse cose che è possibile fare per ridurre il rischio:
Il trattamento per la pancreatite acuta o cronica spesso comporta il ricovero in ospedale. Il pancreas è un organo chiave per i processi digestivi e ha bisogno di riposare per guarire. Per questo motivo, il paziente potrebbe ricevere fluidi e nutrizione specifici per via endovenosa o attraverso un sondino per l’alimentazione nasogastrica (un tubo che passa dal naso direttamente nello stomaco).
I farmaci possono aiutare a controllare il dolore. Potrebbero anche essere prescritti degli enzimi digestivi artificiali per la pancreatite cronica se il pancreas non ne produce abbastanza da solo. Il riavvio di una dieta orale dipende dalle condizioni. Alcune persone si sentono meglio dopo un paio di giorni. Altre persone hanno bisogno di una settimana o due per guarire sufficientemente.
Potrebbe essere necessario un intervento chirurgico se altri trattamenti non funzionano. Se il medico diagnostica i calcoli biliari, può essere utile un intervento chirurgico per rimuovere la cistifellea. La chirurgia può anche rimuovere parti malate del pancreas.
Patologie di natura infiammatoria, metabolica, infettiva, allergica, autoimmunitaria vengono trattate presso il Biomedic Clinic & Research avvalendosi della Medicina Integrata. Ciò si traduce in un approccio personalizzato che prende in considerazione metodi diagnostici e terapeutici propri sia della medicina tradizionale che di quella naturale, al fine di occuparsi anche delle cause scatenanti di un determinato disturbo, riferite al singolo paziente.
Per la diagnosi ed il trattamento della pancreatite è possibile effettuare un test biofisico completo, seguito da trattamenti di medicina integrata, i quali possono includere trattamenti biofisici, piano nutrizionale personalizzato e terapie di medicina naturale e/o tradizionale, in base a quanto emerso in fase di diagnosi.
Compili il modulo per sottoporci, in via preliminare, la sua situazione.
La nostra equipe si riunirà per valutare il suo caso clinico, prendendo in esame anche eventuali analisi già in suo possesso che le chiediamo, se possibile, di allegare.
Le risponderemo quanto prima.
Boumitri C, et al. (2017). Necrotizing pancreatitis: Current management and therapies. DOI:10.5946/ce.2016.152
Cai G-H, et al. (2013). Antioxidant therapy for pain relief in patients with chronic pancreatitis: Systematic review and meta-analysis.painphysicianjournal.com/current/pdf?article=MjAwNQ%3D%3D&journal=78
FAQs about chronic pancreatitis. (n.d.).hopkinsmedicine.org/gastroenterology_hepatology/diseases_conditions/faqs/chronic_pancreatitis.html
Herreros-Villanueva M, et al. (2013). Alcohol consumption on pancreatic diseases. DOI:10.3748/wjg.v19.i5.638
Issa Y, et al. (2013). Surgical and endoscopic treatment of pain in chronic pancreatitis: A multidisciplinary update. DOI:10.1159/000350153
Juel J, et al. (2017). Acupuncture for pain in chronic pancreatitis: A single-blinded randomized crossover trial. DOI:10.1097/MPA.0000000000000749
Krishna SG, et al. (2017). The changing epidemiology of acute pancreatitis hospitalizations: A decade of trends and the impact of chronic pancreatitis. DOI:10.1097/MPA.0000000000000783
Mayo Clinic Staff. (2019). Pancreatitis.mayoclinic.org/diseases-conditions/pancreatitis/symptoms-causes/syc-20360227
Pancreatic function test. (n.d.).cancer.gov/publications/dictionaries/cancer-terms/def/pancreatic-function-test
Pancreatitis. (n.d.).niddk.nih.gov/health-information/digestive-diseases/pancreatitis
Pancreatitis, acute & chronic overview. (n.d.).my.clevelandclinic.org/health/diseases/17319-pancreatitis-acute–chronic-overview
Le informazioni contenute in questo articolo non devono in alcun modo sostituire il rapporto dottore-paziente; si raccomanda al contrario di chiedere il parere del proprio medico prima di mettere in pratica qualsiasi consiglio od indicazione riportata.
| Cookie | Durata | Descrizione |
|---|---|---|
| cookielawinfo-checbox-analytics | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Analitici". |
| cookielawinfo-checbox-functional | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Funzionali". |
| cookielawinfo-checbox-others | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Altri". |
| cookielawinfo-checkbox-necessary | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Necessari". |
| cookielawinfo-checkbox-performance | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Performance". |
| viewed_cookie_policy | 11 months | Il cookie è impostato dal plug-in GDPR Cookie Consent e viene utilizzato per memorizzare se l'utente ha acconsentito o meno all'uso dei cookie. Non memorizza alcun dato personale. |
| Cookie | Durata | Descrizione |
|---|---|---|
| uslk_in_service_time | Permanente | Il cookie è persistente. E' impostato da Google Tag Manager. Lo scopo è Statistiche. |
| uslk_inital_url | permanente | Il cookie è persistente. E' impostato da Google Tag Manager. Scopo: Statistiche. |
| uslk_page_impressions | permanente | Il cookie è persistente. E' impostato da Google Tag Manager. Scopo: Statistiche. |