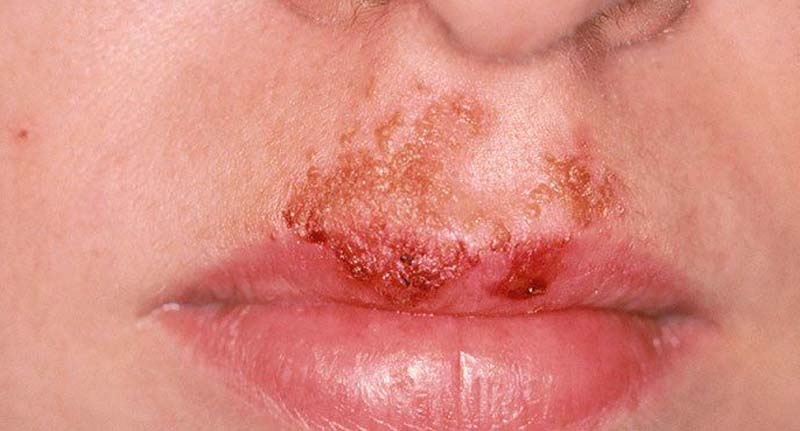
L’impetigine è un’infezione cutanea altamente contagiosa che ha maggiori probabilità di colpire i bambini dai 2 ai 5 anni. Il primo segno è una macchia di pelle rossa e pruriginosa. Nell’Europa settentrionale, nell’America settentrionale e in Canada, è l’infezione batterica cutanea più comune nei bambini, ma può verificarsi a qualsiasi età. È più comune dove le persone vivono in ambienti ristretti, come caserme dell’esercito, o in climi caldi e umidi. L’impetigine è raramente grave e di solito si risolve da sola entro 2 settimane. Tuttavia, a volte si verificano complicazioni, quindi il medico può prescrivere un unguento antibiotico o antibiotici orali.
Compili il modulo per sottoporci, in via preliminare, la sua situazione.
La nostra equipe si riunirà per valutare il suo caso clinico, prendendo in esame anche eventuali analisi già in suo possesso che le chiediamo, se possibile, di allegare.
Le risponderemo quanto prima.
I principali sintomi di impetigine sono piaghe rosse che esplodono e trasudano prima di prosciugarsi. I sintomi dipenderanno dal tipo di impetigine.
Esistono due tipi principali di impetigine: non bollosa e bollosa.
Circa il 70 percento dei casi di impetigine sono di questo tipo. Piccole vesciche rosse compaiono intorno alla bocca e al naso o, occasionalmente, alle estremità. Le bolle presto esplodono e trasudano fluido o pus, lasciando croste dorate spesse, giallastre-brunastre. Quando le croste si asciugano, lasciano un segno rosso che di solito guarisce senza lasciare cicatrici. Sebbene le piaghe non siano dolorose, possono essere molto pruriginose. È importante non toccarle o graffiarle per evitare che l’infezione si diffonda ad altre parti del corpo e ad altre persone. In rari casi, i sintomi possono essere più gravi, con febbre e ghiandole gonfie.
I segni in breve:
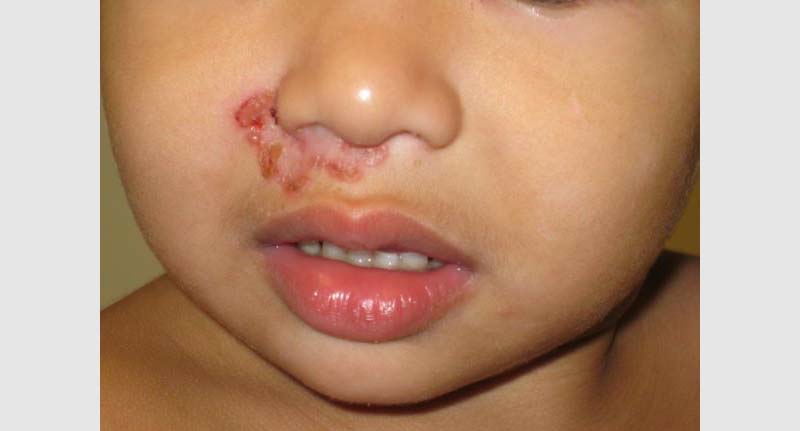
L’impetigine bollosa è causata da un certo ceppo di Staphylococcus aureus che secerne un tipo di tossina che colpisce lo strato cutaneo. Colpisce principalmente i bambini di età inferiore ai 2 anni. La tossina attacca una proteina che aiuta a mantenere la pelle legata insieme. Non appena questa proteina viene danneggiata, i batteri possono diffondersi rapidamente. Le vesciche piene di liquido di medie e grandi dimensioni appaiono sul tronco, sulle gambe e sulle braccia. La pelle intorno alla vescica è rossa e pruriginosa, ma non dolorante. Spesso si diffondono rapidamente e alla fine esplodono, lasciando una crosta gialla. La crosta normalmente guarisce senza lasciare cicatrici. Le vesciche non sono dolorose, ma possono essere molto pruriginose. I pazienti devono cercare di non toccarli o graffiarli. Febbre e ghiandole gonfie sono comuni con questo tipo di impetigine.
I principali segni in breve:
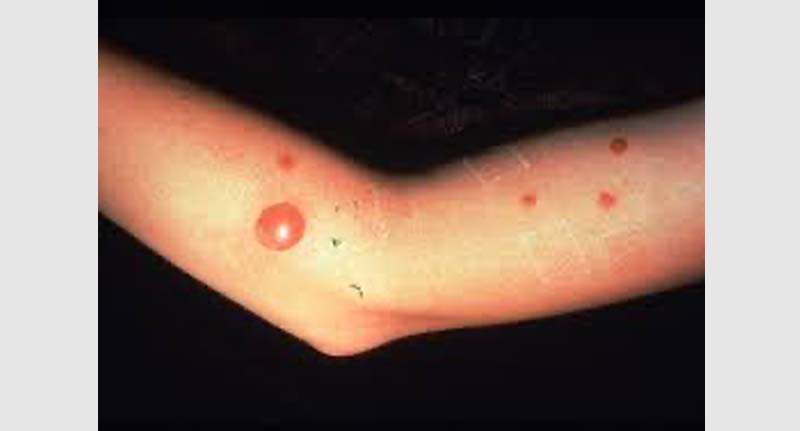
Molto raramente, possono verificarsi complicazioni. Alcune possono essere serie. Se i sintomi peggiorano, il paziente deve tornare dal medico.
Sono possibili le seguenti complicazioni:
L’ectima è un’infezione della pelle caratterizzata da piaghe crostose sotto le quali si formano delle ulcere. È una forma profonda di impetigine, poiché sono coinvolti gli stessi batteri che causano l’infezione. L’ectima causa erosioni più profonde della pelle nel derma. Colpisce più spesso natiche, cosce, gambe, caviglie e piedi. Occasionalmente, i linfonodi locali diventano gonfi e dolorosi.
I sintomi includono:
Se i batteri di S. Aureus si moltiplicano e si diffondono in strati più profondi di pelle, questa non è più impetigine, ma una complicazione più grave, la cellulite. La pelle sarà rossa e infiammata e ci saranno febbre e dolore.
Macchie rosse e squamose di pelle infiammata si sviluppano su tutte le parti del corpo. È non infettivo e può verificarsi in bambini e adolescenti dopo un’infezione batterica, in particolare un’infezione alla gola.
Questa è una rara infezione batterica causata da Streptococcus pyogenes. I sintomi includono un’eruzione cutanea fine e rosa in tutto il corpo e possibilmente nausea, vomito e dolore.
Un’infezione batterica del sangue, che porta a febbre, possibile respiro rapido, vomito, confusione e vertigini. Questa è un’infezione potenzialmente letale e richiede un ricovero immediato.
Un’infezione dei piccoli vasi sanguigni nei reni che può essere fatale per gli adulti. Questa complicazione dell’impetigine è molto rara. I sintomi includono urine di colore scuro e ipertensione. Di solito è necessario il ricovero per monitorare la pressione sanguigna.
L’impetigine è causata da Staphylococcus aureus o da Streptococcus pyogenes.
Staphylococcus aureus è un batterio che esiste innocuamente sulla pelle umana mentre lo Streptococcus pyogenes è presente nella normale flora orale. Tuttavia, possono causare infezione in caso di taglio o ferita. L’infezione può iniziare in due modi:
Impetigine primaria: i batteri invadono la pelle normale e sana senza un sito di entrata.
Impetigine secondaria: i batteri invadono la pelle perché un’altra infezione o condizione della pelle ha interrotto la barriera cutanea, come un eczema o la scabbia.
Una persona può essere infettata toccando cose con cui una persona infetta è stata in contatto, come lenzuola, asciugamani, giocattoli e vestiti. Una volta infettata, quella persona può facilmente trasmetterla ad altre persone. I sintomi non compaiono fino a 4-10 giorni dopo l’esposizione iniziale ai batteri. In quei giorni, le persone spesso trasmettono l’infezione ad altri perché non sanno di essere infetti. I bambini possono avere maggiori probabilità di essere infettati e mostrare sintomi perché il loro sistema immunitario non è ancora completamente sviluppato. Quando compaiono i sintomi, la persona dovrebbe rimanere a casa e non tornare a scuola o al lavoro fino a quando le lesioni non sono asciutte con croste o fino a 48 ore dopo l’inizio del trattamento antibiotico.

Compili il modulo per sottoporci, in via preliminare, la sua situazione.
La nostra equipe si riunirà per valutare il suo caso clinico, prendendo in esame anche eventuali analisi già in suo possesso che le chiediamo, se possibile, di allegare.
Le risponderemo quanto prima.
Una buona igiene è il modo migliore per ridurre il rischio di sviluppare o diffondere l’impetigine.
Lavare immediatamente eventuali tagli, graffi, escoriazioni e punture di insetti e mantenerli puliti contribuirà a ridurre il rischio.
Se qualcuno ha l’impetigine, è importante mantenere i propri beni isolati dagli altri e seguire rigide misure igieniche.
Quanto segue aiuterà a prevenire la diffusione dell’infezione ad altri e anche ad altre parti del corpo del paziente: lavare le aree interessate con un sapone neutro e acqua corrente, quindi coprire leggermente l’area con una garza non toccare le piaghe e scoraggiare il paziente dal farlo mantenendo separati vestiti, biancheria da letto, asciugamani e altri articoli da toeletta del paziente e lavandoli quotidianamente a 60 ° C o superiore quando si applica unguento antibiotico, usando guanti e lavandosi accuratamente le mani in seguito mantenendo le unghie del paziente corte per ridurre i graffi assicurando che le mani di chi si prende cura del paziente e del paziente stesso vengano lavate spesso isolare il paziente fino a quando non sono contagiosi Per prevenire una recidiva, assicurarsi che qualsiasi condizione della pelle, come l’eczema, sia trattata correttamente.
Il trattamento per l’impetigine mira ad accelerare la guarigione, migliorare l’aspetto della pelle e prevenire complicazioni e diffusione dell’infezione.
Il tipo di trattamento dipenderà dal tipo di impetigine e dalla gravità dei sintomi. Se l’infezione è lieve, il medico può solo raccomandare di mantenere la pelle pulita.
Un’infezione più grave può richiedere un trattamento con antibiotici.
Gli antibiotici topici vengono applicati direttamente sulla pelle. Il medico potrebbe prescrivere un unguento alla mupirocina, come il Bactroban. Prima di applicare l’unguento, è necessario rimuovere delicatamente le croste in modo che l’antibiotico possa penetrare in profondità nella pelle. È importante lavare le aree interessate della pelle con acqua calda e sapone prima di applicare un antibiotico topico. Se possibile, utilizzare guanti in lattice quando si applica la crema. Le mani devono essere lavate accuratamente dopo. Il paziente deve rispondere al trattamento entro 7 giorni.
Questi sono prescritti quando l’impetigine è più diffusa o se il paziente non ha risposto agli antibiotici topici. Il tipo di antibiotico dipende dalla gravità e dall’infezione, nonché da altri fattori, tra cui le condizioni mediche del paziente e l’eventuale presenza di allergie. Un ciclo di antibiotici di solito dura circa 7 giorni. È importante completare il trattamento, anche se i sintomi si risolvono presto. Un bambino può tornare a scuola 24 ore dopo l’inizio del trattamento antibiotico o quando le piaghe si sono incrostate e guarite.
Si dice che l’olio dell’albero del tè (tea tree oil), l’olio d’oliva, l’aglio, l’olio di cocco e il miele di Manuka allevino i sintomi dell’impetigine, ma sono necessarie ulteriori prove per confermarlo.
Patologie di natura infiammatoria, metabolica, infettiva, allergica, autoimmunitaria vengono trattate presso il Biomedic Clinic & Research avvalendosi della Medicina Integrata. Ciò si traduce in un approccio personalizzato che prende in considerazione metodi diagnostici e terapeutici propri sia della medicina tradizionale che di quella naturale, al fine di occuparsi anche delle cause scatenanti di un determinato disturbo, riferite al singolo paziente.
Per la diagnosi ed il trattamento dell’impetigine è possibile effettuare un test biofisico completo, seguito da trattamenti di medicina integrata, i quali possono includere trattamenti biofisici e terapie di medicina naturale e/o tradizionale, in base a quanto emerso in fase di diagnosi.
Compili il modulo per sottoporci, in via preliminare, la sua situazione.
La nostra equipe si riunirà per valutare il suo caso clinico, prendendo in esame anche eventuali analisi già in suo possesso che le chiediamo, se possibile, di allegare.
Le risponderemo quanto prima.
Cole, C. & Gazewood, J. (2007, March 15). Diagnosis and treatment of impetigo. American Family Physician, 1575(6), 859-864 aafp.org/afp/2007/0315/p859.html
Grice, E. A., Kong, H. H., Conlan, S., Deming, C. B., Davis, J., Young, A. C., & Segre, J. A. (2009). Topographical and Temporal Diversity of the Human Skin Microbiome. Science, 324(5931), 1190-1192 ncbi.nlm.nih.gov/pubmed/19478181
Gupta, R. C. (2014, June). kidshealth.org/en/parents/impetigo.html
Hartman-Adams, H., Banvard, C, & Juckett, G. (2014, August). Impetigo: diagnosis and treatment [Abstract]. American Family Physician1590, (4), 229-35 ncbi.nlm.nih.gov/pubmed/25250996
Impetigo. (2016, June 27) nhs.uk/conditions/impetigo/Pages/Introduction.aspx
Impetigo. (2015) bestpractice.bmj.com/best-practice/pdf/patient-summaries/532435.pdf
Impetigo: Overview. (2017, August 24) ncbi.nlm.nih.gov/pubmedhealth/PMH0072721/
Impetigo – summary. (2015, July) cks.nice.org.uk/impetigo#!topicsummary
Otto, M. (2015, February 1). Staphylococcus aureus toxins. Current Opinion in Microbiology. 0: 32–37 ncbi.nlm.nih.gov/pmc/articles/PMC3942668/
What is impetigo? (n.d.) britishskinfoundation.org.uk/SkinInformation/AtoZofSkindisease/Impetigo.aspx
Le informazioni contenute in questo articolo non devono in alcun modo sostituire il rapporto dottore-paziente; si raccomanda al contrario di chiedere il parere del proprio medico prima di mettere in pratica qualsiasi consiglio od indicazione riportata.
| Cookie | Durata | Descrizione |
|---|---|---|
| cookielawinfo-checbox-analytics | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Analitici". |
| cookielawinfo-checbox-functional | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Funzionali". |
| cookielawinfo-checbox-others | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Altri". |
| cookielawinfo-checkbox-necessary | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Necessari". |
| cookielawinfo-checkbox-performance | 11 months | Questo cookie è impostato dal plug-in GDPR Cookie Consent. Il cookie viene utilizzato per memorizzare il consenso dell'utente per i cookie della categoria "Performance". |
| viewed_cookie_policy | 11 months | Il cookie è impostato dal plug-in GDPR Cookie Consent e viene utilizzato per memorizzare se l'utente ha acconsentito o meno all'uso dei cookie. Non memorizza alcun dato personale. |
| Cookie | Durata | Descrizione |
|---|---|---|
| uslk_in_service_time | Permanente | Il cookie è persistente. E' impostato da Google Tag Manager. Lo scopo è Statistiche. |
| uslk_inital_url | permanente | Il cookie è persistente. E' impostato da Google Tag Manager. Scopo: Statistiche. |
| uslk_page_impressions | permanente | Il cookie è persistente. E' impostato da Google Tag Manager. Scopo: Statistiche. |